Note semplici di fisiologia
Note semplici di fisiologia
La fisiologia della riproduzione
La donna possiede già alla nascita, nelle sue ovaie, circa 4 milioni di uova. Di queste solo 400 matureranno. Esauriti questi 400 ovociti la donna va in menopausa.
Per ogni ciclo uno delle due ovaie della donna, spesso lo stesso ovaio per molti cicli, emette un solo uovo; raramente di più. L’uovo della donna, grande quanto la punta di uno spillo, è contenuto dentro una sorta di palloncino (follicolo) che progressivamente, dal primo giorno del ciclo mestruale, cresce e sporge sull’ovaio fino a raggiungere i 18-30 mm di diametro. Al 14° giorno, in un ciclo ideale di 28 giorni, si ha la rottura di questo follicolo ed il liquido che fuoriesce trasporta l’ovocita. Esso viene indirizzato verso la tuba che nel frattempo si era avvicinata all’ovaio sfiorandolo con le sue propaggini (fimbrie del padiglione tubarico).
L’ovocita migra nel lume della tuba per il movimento delle ciglia in essa presenti e per le continue contrazioni della muscolatura tubarica. Il follicolo rotto, che da questo momento si chiamerà “Corpo Luteo”, comincia a liberare in circolo l’ormone “Progesterone” che renderà la cavità uterina idonea all’impianto dell’embrione; quest’ultimo nasce dall’unione dell’ovocita con l’unico spermatozoo, tra le centinaia che lo circondano, che è riuscito a fecondarlo all’interno della tuba (concepimento).
Da tenere in molta considerazione sono le caratteristiche del muco che le ghiandole del collo dell’utero producono, sotto stimolo ormonale, in questi giorni di ovulazione: esso è abbondante, molto filante e trasparente.
Contrariamente alla donna, l’uomo produce continuamente spermatozoi. Dopo l’eiaculazione lo sperma resta a contatto delle pareti vaginali e del collo dell’utero. Grazie agli ormoni “estrogeni”, presenti in grandi quantità nel periodo preovulatorio, il muco cervicale, prodotto in abbondanza, acquisisce la massima recettività verso gli spermatozoi (filanza, limpidezza e altre caratteristiche fisico chimiche) e sottrae gli stessi alla normale acidità vaginale che li ucciderebbe. I gameti maschili (spermatozoi), che possono vivere molti giorni in un muco di eccellente qualità vanno progressivamente, per motilità propria, all’interno del canale cervicale e da qui in cavità uterina e nel lume di entrambe le due tube in attesa dell’ovocita. I movimenti della muscolatura uterina e tubarica contribuiscono alla loro progressione.
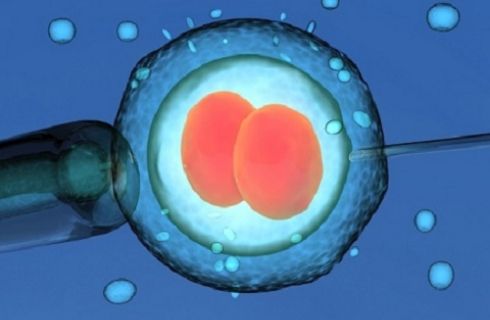
L’incontro dei due gameti (spermatozoo ed ovocita) avviene nel terzo esterno della tuba. Un solo spermatozoo penetra all’interno dell’ovocita. Poichè durante la loro maturazione i due gameti hanno ridotto da 46 a 23 il loro numero di cromosomi, allorchè essi fondono i loro nuclei, ricostituiscono il patrimonio genetico che nella specie umana è appunto di 46 cromosomi. L’uovo fecondato si divide rapidamente e viene trasportato lungo la tuba per giungere in 3-4 giorni all’interno della cavità uterina dove giunge, triplicato di volume, allo stadio di morula ( 8 – 16 cellule chiamate “Blastomeri”)
Fecondazione e Annidamento in un ciclo ideale di 28 giorni
La morula resta ancora libera nella cavità uterina per due – tre giorni, nel corso dei quali passa allo stadio di blastocisti con un diametro di circa tre decimi di millimetro.
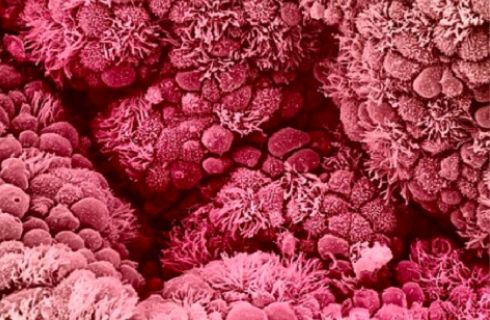
Al 21°- 23° giorno di un normale ciclo di 28 giorni, la blastocisti aderisce alla superficie endometriale (endometrio è il tessuto che riveste la parete interna dell’utero) resa idonea dall’ormone progesterone. Questo ormoneo è continuamente emesso in circolo dal Corpo Luteo.
Il tessuto di fusione tra blastocisti ed endometrio (sincizio trofoblasto) emette un ormone (HCG) che mantiene in vita e stimola continuamente il Corpo Luteo a produrre estrogeni e progesterone; adesso si chiamerà Corpo Luteo Gravidico. Se così non fosse il corpo luteo andrebbe spegnendosi determinando il flusso mestruale. Il Corpo Luteo Gravidico ed il Sinciziotrofoblasto con i loro ormoni manterranno in vita l’embrione. Il Corpo Luteo Gravidico è determinante fino al secondo mese di gestazione dopo il quale verrà sostituito dall’attività ormonale della placenta.